鼻炎类型的区分以及不同类型的鼻炎是如何形成的
我们所熟知的鼻炎分为两种:
1. 感染性鼻炎,如常见的慢性鼻炎;
2. 非感染性鼻炎,如尘螨过敏的变应性鼻炎。
这两种鼻炎的病理、诱发因素完全不同,但症状表现却有相似之处。所以切忌单纯以症状判断鼻炎类型,尤其注意有打喷嚏、流清鼻涕、鼻塞的, 并不一定是过敏性鼻炎。
不同类型的鼻炎,其治疗和预防措施也完全不同。这也就意味着,鼻炎类型区分是否准确直接决定了能否有效防治鼻炎,能否重焕健康、清爽的呼吸。
感染性鼻炎(慢性鼻炎)是怎么形成的
鼻炎,即鼻腔黏膜慢性炎症。感染性鼻炎顾名思义,鼻腔黏膜炎症的同时伴随细菌、病毒或真菌感染。
这一类鼻炎是怎么得的?这需要从没有鼻炎开始说起。
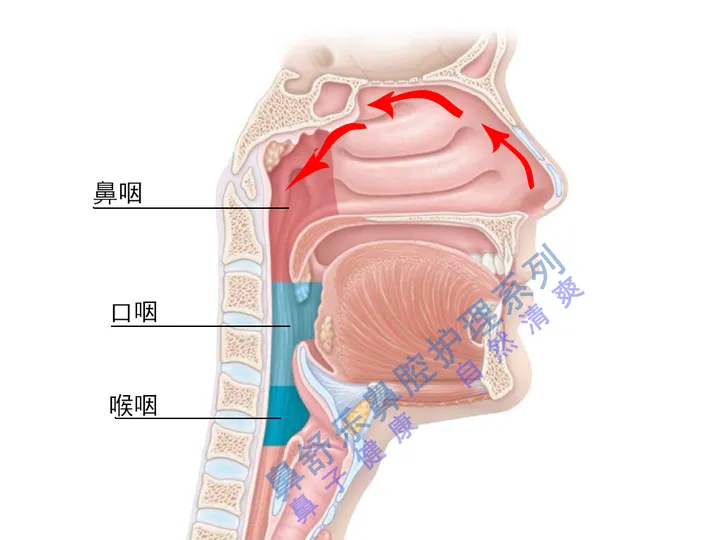
健康的鼻子是什么样子的
我们的鼻腔并非只有两个鼻道,还有四对八个鼻窦与鼻道相连接。
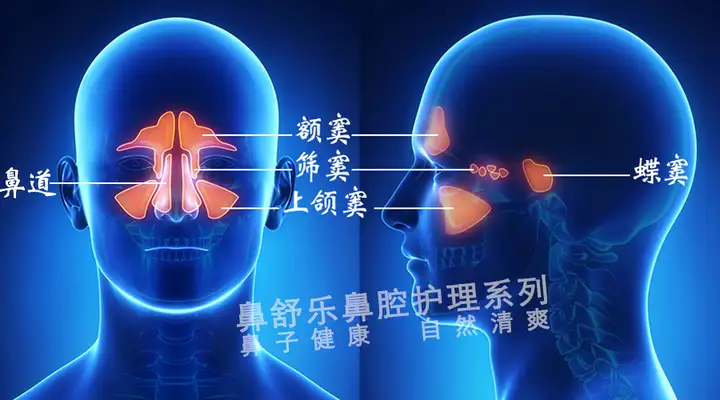
当鼻道和鼻窦的黏膜都健康时,黏膜呈粉红色,表面纤毛细密、黏液稀薄。我们的鼻子健康,无感冒、鼻炎、鼻窦炎等急慢性感染。
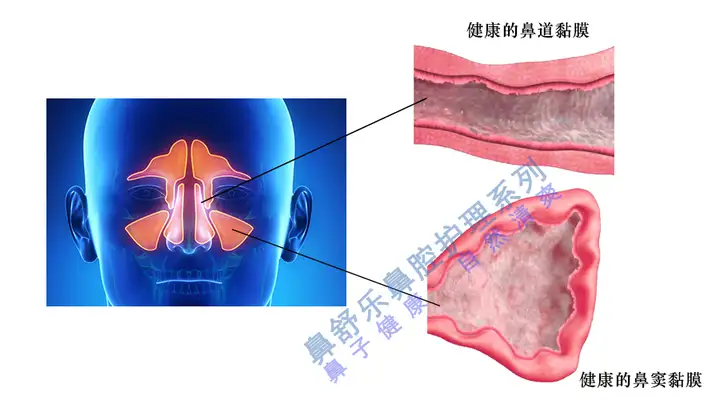
健康的鼻腔黏膜有哪些生理功能
健康的鼻腔黏膜有两个重要的生理功能:
黏液分泌 健康的鼻道和鼻窦黏膜都可源源不断地分泌稀薄的黏液。这层黏液可吸附随空气进入鼻腔的颗粒物、细菌、病毒、真菌等有害物,对空气进行过滤净化,同时也可对吸入空气进行湿度补偿,从而保证进入下呼吸道的空气是清洁、湿润的。
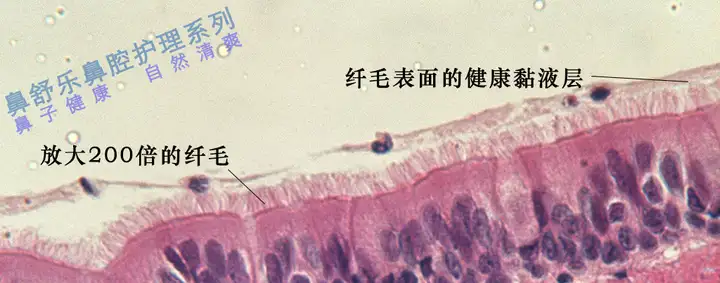
纤毛运送 健康的鼻道和鼻窦黏膜表面有一层细密的纤毛。这层纤毛通过前后摆动将黏液层运往鼻咽、咽喉,黏液最终经食道滑入胃中,由胃酸对其进行消化、灭菌(这个过程由于黏液的稀薄而无法被感知)。从而始终保持鼻腔内的始终覆盖着具有旺盛吸附和湿度补偿能力的新鲜黏液层,保持鼻腔旺盛的过滤净化和加湿能力。从而保证我们在不断吸入充满细菌、病毒和各种有害物的空气后仍能保持鼻腔及呼吸系统的健康。
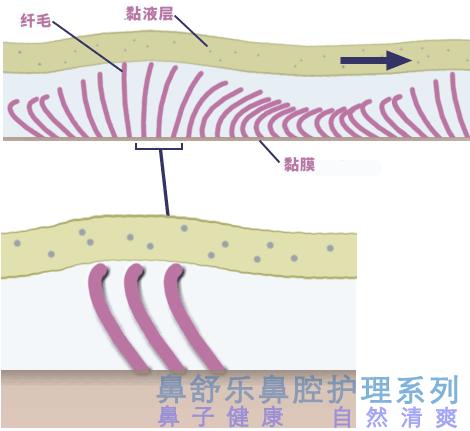
鼻腔黏膜感染是如何出现的
我们知道鼻腔的健康很大程度上依赖于黏液分泌和纤毛运送两个功能的正常运转。一旦这两个功能中的任何一个出现问题,都会导致大量有害物停留鼻腔,从而出现黏膜感染。黏膜感染长期存在则逐步形成鼻炎。
不幸的是,黏液分泌和纤毛运送很容易受到外界以及自身因素的影响而运转失常。
黏液分泌失常 可因感冒、流感等急慢性感染而出现分泌亢进,可因反复感冒、流感或长期感冒未愈而形成慢性黏膜炎症,即鼻炎;可因空气污染导致黏液腺体死亡而引起萎缩性鼻炎。
纤毛运送失常 可因空气污染如汽车尾气、工业废气、室内装修污染、吸烟、二手烟、三手烟(留在窗帘、沙发等织物上的烟缓慢进入空气中)导致纤毛死亡而降低纤毛运送能力,从而导致越来越多的有害物堆积鼻腔,最终损伤黏膜或诱发感染而留下慢性炎症;可因温差过大、气候过于干燥、短时间内温差过大而导致纤毛死亡或降低纤毛运送能力,鼻腔内停留过量有害物和细菌、病毒、真菌,最终由黏膜损伤而逐步形成鼻炎;可因孕期雌性激素水平升高而导致纤毛摆动频率降低,过量有害物沉积鼻腔最终形成鼻炎,又称孕期鼻炎(表现为无鼻炎的孕妈孕期出现鼻炎症状,有鼻炎的孕妈孕期鼻炎加重)。
而鼻炎一旦形成,因炎症产生的分泌物具有刺激性,进一步导致更多的纤毛死亡,更多有害物堆积鼻腔,有害物损伤更多黏膜,鼻炎进一步加重,从而形成恶性循环,并最终表现为鼻炎逐年加重。
简单来讲,感染性鼻炎常见的诱发因素有:反复或长期感冒、反复感染流感,室内外空气污染,抽烟、吸二手烟,职业性粉尘/有害气体吸入,气候/环境过于恶劣等。
感染性鼻炎的治疗和预防
感染性鼻炎外在表现为黏膜炎症和其伴随的细菌、病毒或真菌感染,因此消炎和抗菌治疗均可缓解鼻炎症状。但其内在的本质却在于鼻腔黏膜黏液分泌和纤毛运送能力失常。因此从根本上治疗感染性鼻炎的关键在于治疗鼻腔及鼻窦黏膜炎症,重焕鼻腔及鼻窦黏膜健康,让鼻腔及鼻窦的黏膜分泌逐步恢复到健康状态。重新回到鼻腔黏膜仅源源不断分泌稀薄黏液,纤毛能及时将满载有害物的黏液运往咽喉并因黏液稀薄而能在我们毫无感知的情况下顺利进入胃中而被胃酸灭活。
鼻子呼吸重回舒畅、清爽,鼻子里无鼻屎、鼻涕、分泌物等异物,咽喉处无过于粘稠的炎症分泌物停留,咽喉无异物感、无痰,咽喉及嗓子舒适,嗓音圆润。
值得注意的是,鼻腔黏膜恢复健康后仍无法改变其黏膜的本质。由于鼻腔黏膜仍不断过滤净化空气,不可避免地将受到空气中污染物的损伤。而由于鼻腔中本身存在一个动态平衡的菌群,一旦黏膜出现损伤则可能由各种常见细菌、病毒、真菌诱发感染。
简单来讲,鼻腔黏膜本质及生理功能未变,诱发因素仍然存在,决定了鼻炎无法做到“一经治愈永不再犯”。因此保持长久的鼻腔健康,鼻腔的保护不可或缺。常见的措施有:
*加强日常保暖措施,包括降温及时加衣服、及时更换被子,避免受凉;避免长时间吹冷风或淋雨,大量运动后及时换干净衣服等。
*注重日常鼻腔洗护,保持鼻腔良好的健康状态。
*注重日常身体锻炼,保持良好的身体体质和抵抗力。
*减少烟酒等刺激物的接触,尤其饮酒后避免脱衣服、吹冷风等,可降低呼吸道感染几率。
*若工作环境粉尘较多,加强日常的劳动保护措施如戴口罩、加强通风等,同时注重日常的鼻腔洗护,保护鼻腔良好的过滤净化能力。
*多到空气好的地方活动,若家住交通主干道50米以内,可考虑使用空气净化器。
非感染性鼻炎(变应性鼻炎)是怎么得的
非感染性鼻炎,顾名思义,这一类鼻炎并不因细菌、病毒或真菌感染而发作,而是由过敏原接触黏膜后免疫系统主动激发免疫反应导致。
这一类鼻炎怎么得的?
我们换一个方式,从第一次接触过敏原的免疫反应说起。
首先,过敏原进入人体细胞间液体中。在这里被树突细胞吞噬并分解成片段后呈递至Th2细胞。
接下来,Th2细胞产生并释放IL-4和IL-13,以激活B细胞。
B细胞增殖并转为浆细胞,合成并释放大量抗体IgE。
IgE与肥大细胞结合。
至此,第一次接触过敏原反应基本结束。
通常第一次接触过敏原很少产生直接症状。但特异性IgE与肥大细胞结合为第二次接触过敏原并诱发症状打下了基础。
在这个免疫反应中,树突细胞作为抗原呈递细胞,处于不断吞噬并分解过敏原的过程中。它并不会区分抗原是否对身体具有威胁性。
但当树突细胞将处理过的过敏原呈递给Th2细胞时,Th2的反应将直接决定整个免疫系统是否对该过敏原启动免疫反应,即直接决定是否诱发变应性鼻炎。
Th2细胞属于白细胞中的辅助性T细胞,同属辅助性T细胞的还有Th1细胞。
Th2细胞参与体液免疫,免疫对象为细菌、毒素和过敏原。
Th1细胞参与细胞免疫,免疫对象为病毒和部分细菌。
Th2细胞与Th1细胞通过分泌细胞因子促进自身增殖并抑制对方。在正常情况下,二者处于相对平衡的状态。
但当机体功能异常时,平衡可偏向其中一方(与遗传、生活条件、外在环境等有关)。
当Th1占优势时,细胞免疫过于激进,可诱发类风湿关节炎、I型糖尿病,多发性硬化等。
当Th2占优势时,体液免疫过强,细胞免疫不足,可致变态反应、肿瘤等,如变应性鼻炎、哮喘、变应性皮炎、系统性红斑狼疮、宫颈癌(可能与细胞免疫不足导致的癌细胞逃逸有关)等。
当第二次接触过敏原时,
肥大细胞已经与特异性IgE结合,在新的过敏原刺激下肥大细胞快速释放大量炎症介质(组胺),并表现出大量打喷嚏、鼻子痒、流清水样鼻涕、鼻塞以及眼睛不适、咽喉不适等症状。其释放的炎症介质导致内皮细胞活化,诱导大量白细胞如淋巴细胞、嗜酸性粒细胞、嗜碱性粒细胞的浸润和活化。
同时,第一次接触过敏原的免疫反应同样在进行,并与第二次接触过敏原的免疫反应产生的IL-4和IL-13一起促进更多B淋巴细胞活化并生成更多的IgE。
因此变应性鼻炎伴随组胺的大量释放、嗜酸性粒细胞浸润、IgE水平过高、IL-4和IL-13升高。
由此也就很容易理解常见的变应性鼻炎治疗手段。
变应性鼻炎的治疗和预防
常见的治疗药物及效果预估:
口服抗组胺药:对打喷嚏、流鼻涕、鼻塞等症状缓解较好,起效时间较短,药效持续十二小时到一天。
鼻用抗组胺药:对打喷嚏、流鼻涕、鼻塞等症状缓解较弱,起效时间十多分钟,药效持续数小时。
鼻用类固醇激素:对打喷嚏、流鼻涕、鼻塞等症状缓解好,起效时间较长,药效持续十二小时至四十八小时。注意:该类药物对内分泌系统的影响时间长,甚至可长达半年到一年。非必要不使用。
鼻用血管收缩剂:对鼻塞症状缓解非常好,对其他症状无效,起效时间十多分钟,药效持续几小时。但副作用很大,谨慎用。
口服血管收缩剂:对鼻塞症状缓解较弱,起效较慢,药效持续时间十二小时至一天。
因此,常见的药物治疗手段为口服抗组胺药物与鼻用类固醇激素配合使用,缓解症状。
另有针对IL-4和IL-13中和性抑制的研究,期待能够出这方面的成药。
有一篇关于俄罗斯医学家研究出一种药可从基因层面永久性抑制IL-4和IL-13生成的报道。这个药不知道是不是抑制Th2细胞功能。如果是,大家散了吧。Th2被抑制,Th1占优势,多种自身免疫性疾病咣咣地冒出来,比单单一个变应性鼻炎可怕多了。
如果能够研究出一种药能够重新平衡Th1和Th2才真的具有划时代意义。
变应性鼻炎还有一个特点,即高反应性。
什么意思?变应性鼻炎发作次数越多,肥大细胞上结合的特异性IgE越多。一个肥大细胞可以结合多达五十万个IgE。结合的IgE越多,今后越容易产生过敏症状。
单来讲,变应性鼻炎以前较高浓度才会诱发过敏反应,发作次数多了,低浓度也能诱发过敏反应了。
所以,变应性鼻炎,预防重于治疗。
变应性鼻炎的预防重点在于减少过敏原的接触。针对不同的过敏原,常见措施有:
尘螨过敏患者注意保持室内良好通风及保持室内干燥;勤打扫室内;床上用品、衣物等使用60℃热水洗;使用防尘螨的床上用品;使用具有过滤微粒子的高效吸尘器;替换羽绒类床品和衣物;不用地毯;卧室禁止宠物进入以及避免使用毛绒玩具等。
花粉过敏患者注意在过敏源植物开花时节避免外出并关闭门窗;使用空气净化器;车上加装花粉过滤器;外出戴口罩、戴太阳眼镜。
